肺炎とは?原因は?レントゲンやCTではどう写る?

肺炎ってよく聞くけど、どんな病気?レントゲン撮ること多いけど、どう映るの?
肺炎は放射線科内でもよく見る病気です。
放射線科での検査と鑑別という観点から紹介します。
撮影された画像を示しながら紹介します。
肺炎球菌ワクチンについても少し触れたいと思います。
いってみよ〜
肺炎とは?原因となるものは?レントゲン写真やCTではどう写るの?肺炎球菌ワクチンとは?
肺炎はレントゲン、CTでこう写る
「こう写る」と言っても実際は肺炎の写り方は色々 あって一概には言えません。
正直なところ肺がんと肺炎との区別がつかないとこも多いです。
え?そうなの?
例えば皮膚が荒れて炎症を起こしているときも、なかなか見た目では原因がわかりませんよね。
今回は肺炎の中でも特徴的な所見を紹介します。
区域性肺炎
ここで突然ですが写真を見てみましょう。
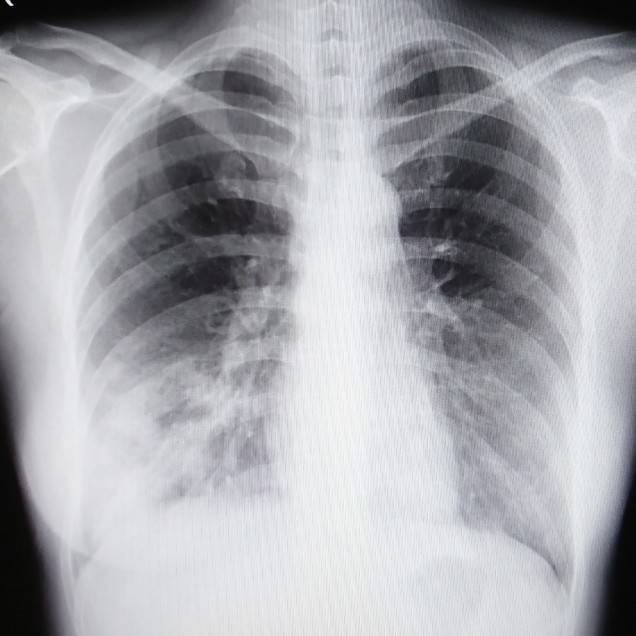
胸部の一般撮影です。
どうですか?
肺炎は見つかりましたか?
うーん。わかんない。
答えはココです。
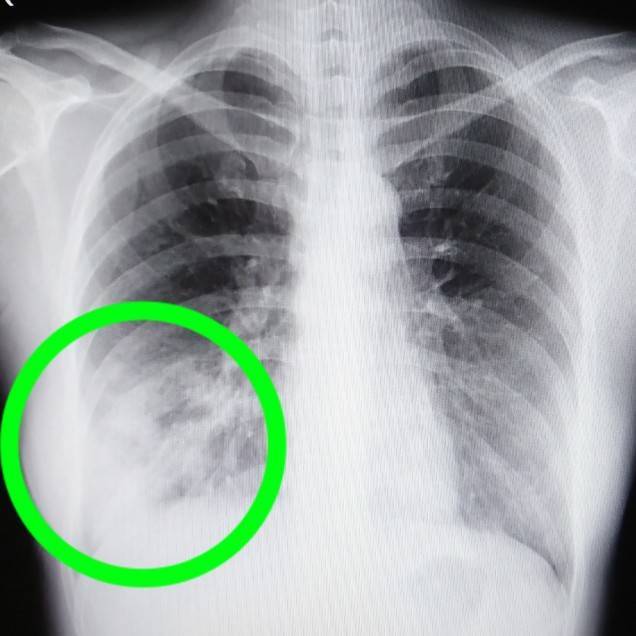
肺を横から撮影した写真がコチラです。
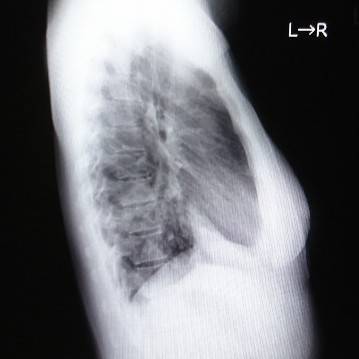
レントゲンでは見慣れないとなかなか見つけづらいですよね。
CTの写真を何枚か見てみましょう。
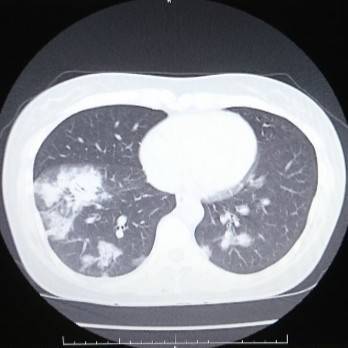
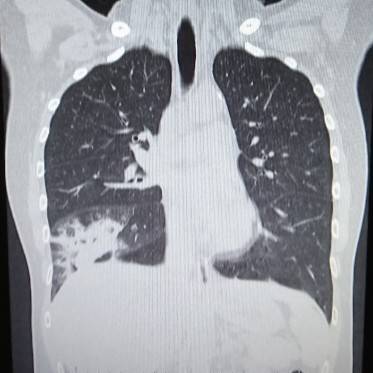
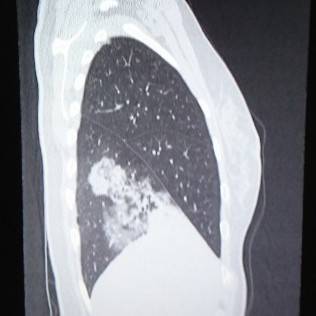
これならわかる。
CTは肺炎を見つけるのが得意です。
イガイガと汚く見えるところが肺炎です。
撮影した時点では肺炎かどうかはわからないので、放射線科内でも「ココが汚い」という表現をよくします。
肺はいくつかの区域に分かれています。
右肺は大きく3つ(上葉、中葉、舌葉)
左肺は大きく2つ(上葉、下葉)
左肺は心臓もあるので少し狭くなっています。
そして更に伸びている気管支によって合わせて10個ほどの区域に分かれます。
もう一度、先程のCTを見てみると汚い部分がくっきりと限局しているのがわかります。
このような肺炎を区域性肺炎といいます。
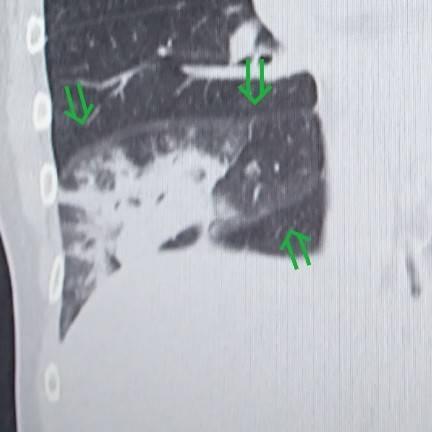
肺がんの場合は浸潤していくので肺の区域に関係なく大きくなっていきます。
気管支透亮像
こちらも肺炎に特徴的な所見です。
air bronchogram(えあーぶろんこぐらむ)とも言います。
先程の患者さんにも見られますが、もっとわかりやすいのがコチラです。
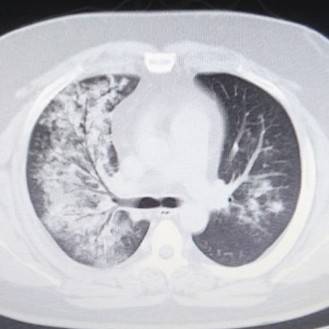

同じように区域性ですが、左右両肺とも広い範囲で炎症を起こしています。
そして炎症の中に気管支が透けて見えています。
これが気管支透亮像です。
木の枝みたいだね。
肺がんの場合は気管支にもどんどん浸潤していくので気管支は途絶してしまいます。
肺炎の種類
肺に異常を見つけた場合に鑑別が必要な疾患は
- 細菌性肺炎
- ウィルス性肺炎
- 薬剤性肺炎
- 誤嚥性肺炎
- 結核
- 非結核性抗酸菌症
- 肺線維症
- じん肺
- 過誤腫
- 肺がん
などなど本当にキリがないです。
多すぎ・・・。
繰り返しになりますが画像診断だけでは限界があります。
症状も様々で特定の決まった症状というものはありません。
しかし、正しい治療をしなければ治るのが遅くなってしまうので、問診や他の検査などによって絞りこみます。
確定するには喀痰や培養の検査をして、原因となる菌・ウィルスの特定が必要になります。
肺炎を引き起こす原因となる菌・ウィルスで多いものはこれらです。
- 肺炎球菌
- 肺炎桿菌
- 黄色ブドウ球菌
- インフルエンザ
- マイコプラズマ
- レジオネラ
- クラミジア
風邪からの延長など原因不明な場合もかなり多いので注意が必要です。
鑑別の手がかり
白血球数や炎症性反応
採血検査でわかります。
体の中に異物が入り込むと白血球が排除しようとするため血液中に増加します。
また、炎症が起こると炎症反応(CRP・C反応性タンパク)の値が上がります。
炎症の度合いを測る目安となります。
服用している薬剤の有無
すべての薬剤は肺炎を引き起こす原因となることがあります。
その中でも抗リウマチ薬は炎症を引き起こす原因となりうることが知られています。
整形外科の医師からも抗リウマチ薬を常用している患者さんの胸部CTを依頼されることがあります。
生活環境
まわりに菌やウィルスが原因であれば、周囲へ感染することもあります。
家族や普段生活していて接している人の中に肺炎の人がいれば感染している可能性は高いといえます。
また、嚥下機能が低下しているかどうかも重要です。
食べ物を飲み込むときに気管支へ入ってしまうことがあります。
これを誤嚥といいます。
健康な方であれば気管支の反射でムセて誤嚥を防ぐことが可能ですが、脳梗塞の後遺症や年齢などで反射が弱い人は気づかないうちに肺に異物が入り込んでしまいます。
こうして引き起こされるのが誤嚥性肺炎です。
過去画像との比較・経過観察
画像データを院内ネットワークを通じて見ることが出来るようになった現代は、過去画像の比較が容易になりました。
過去に撮影した画像と見比べたり、経過を追って治療効果を見ることが出来ます。
特に肺がんとの区別がつかない場合は発見してから1ヶ月後や3ヶ月後に撮影して、大きさなどを見比べることが多いです。
肺炎球菌ワクチンって?
日本呼吸器学会によると年齢別の肺炎の原因は次の通りです。
75 歳以上の後期高齢者 269 例の中で原因微生物が不
明 で あ っ た の は 117 例(43.5%)で あ り,15~44 歳
(24.7%)ならびに 45~64 歳(32.5%)の年齢層より有
意に原因微生物不明の比率が高かった(p<0.04).65~
74 歳の年齢層の原因微生物不明の比率(42.1%)も 15~
44 歳の若年層(24.7%)より高かった(p=0.0155).15~
44 歳では,原因微生物は多い順に肺炎マイコプラズマ
38.4%,肺炎球菌 21.9%,インフルエンザウイルス 12.3%
であり,これら 3 つの病原体が原因微生物の判明した症
例の 87.3% を占めた.45~64 歳では,多い順に肺炎球
菌 28.5%,肺炎マイコプラズマ 17.2%,インフルエンザ
ウイルス 12.6% であり,65~74 歳では,肺炎球菌 23.9%,
インフルエンザウイルス 13.2%,緑膿菌 6.3%,75 歳以
上では,肺炎球菌 27.5%,インフルエンザウイルス
11.9%,緑膿菌 5.9%,肺炎桿菌 5.9% であった.
15~44 歳における肺炎マイコプラズマの頻度(38.4%)
は,他のいずれの年齢層より高かった(p<0.05).また,
45~64 歳における肺炎マイコプラズマの頻度(17.2%)
も,65~74 歳(5.0%)と 75 歳 以 上(3.3%)に お け る
頻度より高かった(p<0.02).75 歳以上の後期高齢者に
おける肺炎桿菌の頻度(5.9%)は,15~44 歳における
頻度(0%)より有意に高かった(p=0.038).これら 2
つの病原体以外では,年齢層別の頻度に有意差はなかっ
た.
つまり、若い人に比べて肺炎球菌が原因となる肺炎の割合が高くなります。
そして高齢者になればなるほど、肺炎が死亡要因となることが増えます。
肺炎怖い
これを解決するために肺炎球菌ワクチンがあるのです。
効果は5年ほど
65歳、70歳、75歳、80歳、85歳、90歳、95歳、100歳以上の方と
60歳から65歳未満の方で、心臓、腎臓、呼吸器の機能に自己の身辺の日常生活活動が極度に制限される程度の障害やヒト免疫不全ウイルスによる免疫の機能に日常生活がほとんど不可能な程度の障害がある方
毎年これらの方は摂取することが可能です。
その年齢を逃すと受けられないので注意してください。
摂取の対象かどうかは厚労省のHPで確認ができます。
まとめ
肺炎は広く知られる病名ですが、一歩踏み込むと知らないことも多いのではないでしょうか。
まずは肺炎にならないように予防することも大事です。
もしも症状がひどい、または長引くようであれば、肺炎が疑われますので早めに医師に相談し各種検査やレントゲン・CTをお受けください。
風邪だと思って甘く見るのはダメだね